Социальные аспекты эпилепсии

- Библиотека /
-
3848
Эпилепсия является заболеванием, ассоциированным с широким спектром социальных и психологических проблем, стоящих перед пациентом, его родственниками и коллегами.
Проведенные сравнительные популяционные исследования показали, что качество жизни у пациентов с эпилепсией ниже, чем в популяции, оно сравнимо или хуже, чем у пациентов с другими хроническими заболеваниями, такими как сахарный диабет, рассеянный склероз, бронхиальная астма и др.
Пациенты с эпилепсией чаще нуждаются в медицинской и социальной поддержке, включая необходимость госпитализации, проведения реанимационных мероприятий, помощь психологов, социальных работников и медсестер. Wiebe S, Bellhouse DR, Fallahay C, Eliasziw M. Burden of epilepsy: the Ontario Health Survey.Can J Neurol Sci. 1999 Nov;26(4):263-70.
Berto P. Quality of life in patients with epilepsy and impact of treatments. Pharmacoeconomics. 2002;20(15):1039-59.
При сравнении пациентов с эпилепсией и рассеянным склерозом пациенты с рассеянным склерозом чаще отмечали ухудшение физических функций, снижение социальной активности, однако по эмоциональным шкалам более низкие оценки отмечались у больных эпилепсией. Hermann BP, Vickrey B, Hays RD, Cramer J, Devinsky O, Meador K, Perrine K, Myers LW, Ellison GW. A comparison of health-related quality of life in patients with epilepsy, diabetes and multiple sclerosis. Epilepsy Res. 1996 Oct;25(2):113-8.
Согласно всемирным данным заболеваемости 5 миллионов человек страдают в настоящее время эпилепсией, 500 миллионов человек тем или иным образом участвуют в решении проблем своих больных родственников и коллег. Kale R. The treatment gap. Epilepsia 2002 vol 43, supll.6 p 31-33.
В своей повседневной жизни пациенты с эпилепсией регулярно испытывают сложности, связанные с заболеванием. В основном это проблемы семейной жизни, снижение социальных и персональных амбиций, повышение уровня тревожности и депрессии, низкое самомнение по сравнению со здоровыми людьми. Больные эпилепсией реже вступают в браки, имеют сложности в формировании круга общения, чаще являются безработными. Jakoby A., Baker GA, Steen N et al. The clinical course of epilepsy and psychological correlates: finding from a UK community study. Epilepsia 1996, 37: 148-61.
Современная оценка эффективности медицинской и социальной реабилитации в обязательном порядке включает в себя оценку качества жизни. Согласно определению Всемирной Организации Здравоохранения, качество жизни - состояние полного физического, психического и социального благополучия (Ware, Sherbourne, 1992).
Качество жизни является одним из обязательных критериев состояния здоровья. Качество жизни включает 3 основных аспекта (Cramer, 1994):
- физическое здоровье (например, ежедневная активность, общее самочувствие, приступы, интоксикации, боль, сила);
- психическое здоровье (например, восприятие своего самочувствия, самооценка, беспокойство, депрессия);
- социальное здоровье (например, социальная активность и взаимоотношения с семьей и друзьями.
Бегги Э.,. Монтичелли М.Л. Социальные аспекты эпилепсии. В кн. Диагностика и лечение эпилепсий у детей - М.: Можайск-Терра 1997.-656 с.
Качество жизни - это динамическое состояние, функция, изменяющаяся во времени, поэтому и оцениваться оно должно на определенном протяжении как меняющийся параметр, зависящий от вида и течения заболевания, процесса лечения и системы оказания медицинской помощи.
Инструменты для определения качества жизни должны быть простыми, надежными, краткими, чувствительными, понятными и объективными. Современные инструменты оценки качества жизни разработаны с применением психометрии - науки, переводящей поведение людей, их чувства и личностные оценки в доступные количественному анализу показатели. Каждому инструменту должны быть присущи такие психометрические свойства как надежность, объективность, воспроизводимость и чувствительность.
Hermann and Whitman в своей работе указали на наличие трех механизмов воздействия эпилепсии на пациента:
- Психосоциальные изменения, которые включают страх судорог, ощущение стигматизации, дискриминация, степень достоверности диагноза, уровень социальной поддержки.
- Нейроэпилептические причины. К ним относят возраст начала припадков и длительность течения эпилепсии, тип и тяжесть судорог.
- Медицинские причины. Они учитывают тип применяемых противоэпилептических препаратов и их количество.
Hermann BP, Whitman S. Psychopathology in epilepsy: a multyetiological model. Eds. Psychopathology in epilepsy: social dimension. Oxford: Oxford University Press, 1986: 5-37.
Методика исследования качества жизни у больных эпилепсией менялась в соответствии с изменением позиций клиницистов в отношении заболевания.
На первом этапе в исследованиях качества жизни использовались традиционные способы клинической оценки когнитивных, поведенческих и психосоциальных функций, базировавшиеся на изучении влияния специфических изменений, связанных с эпилепсией, таких как тип судорог, время дебюта приступов и т.д.
Второй этап характеризовался развитием способов исследования специфических для эпилепсии изменений когнитивных способностей, психологического и психосоциального статуса, которые не обнаруживались в предыдущих исследованиях. Примером разработанных методик являются шкалы Washington Psychosocial Seizure Inventory, Fear of Seizures Scale.
На современном этапе разработаны и активно используются многоуровневые шкалы, созданные для оценки влияния эпилепсии на качество жизни: ESI-55, QOLIE-10, QOLIE-31, QOLIE-89, Seizure Severity Scale. Hermann BP. The evolution of health-related quality of life assessment in epilepsy. Qual Life Res. 1995 Apr;4(2):87-100.
Опросники
В опроснике QOLIE-10 вопросы сгруппированы по 3 темам, оценивающим влияние эпилепсии (память, физическое влияние, психические эффекты препаратов), психическое здоровье (энергичность, депрессия, общее качество жизни), социальную активность (страх приступов, работа, вождение, социальные ограничения). Эта шкала позволяет получить информацию для инициальной оценки существующих проблем, не выявляемых во время осмотра. Cramer JA, Perrine K, Devinsky O, Meador K. A brief questionnaire to screen for quality of life in epilepsy: the QOLIE-10. Epilepsia. 1996 Jun;37(6):577-82.
QOLIE-31 и QOLIE-89 являются расширенными аналогами QOLIE-10, в настоящее время большинство исследований проводится с использованием именно этих шкал. Birbeck GL, Hays RD, Cui X, Vickrey BG. Seizure reduction and quality of life improvements in people with epilepsy. Epilepsia. 2002 May;43(5):535-8.
Baker GA. Assessment of quality of life in people with epilepsy: some practical implications. Epilepsia. 2001;42 Suppl 3:66-9.
Subjective Handicap of Epilepsy содержит 32 раздела по темам: работа и активность (8 разделов), социальные и персональные аспекты (4), самооценка (5), физическое здоровье (4), удовлетворенность жизнью (4), изменения в жизни (7). Время заполнения опросника занимает в среднем 10 минут. Повторные исследования через 24 часа и 8 недель от первого исследования обеспечивают достоверность получаемых результатов. O'Donoghue MF, Duncan JS, Sander JW. The subjective handicap of epilepsy. A new approach to measuring treatment outcome. Brain. 1998 Feb;121 ( Pt 2):317-43.
Сравнение информативности и достоверности Profile of Mood State scales с другими опросниками показало однонаправленность получаемых результатов обследования пациентов с эпилепсией, что позволило автором рекомендовать ее для более широкого применения. Perrine KR. A new quality-of-life inventory for epilepsy patients: interim results. Epilepsia. 1993;34 Suppl 4:S28-33.
Телефонные опросы так же являются одним из вариантов оценки качества жизни, при этом следует помнить, что их результаты зависят от двух факторов: количества приступов за последний месяц и времени, прошедшего от последнего припадка. Leidy NK, Elixhauser A, Rentz AM, Beach R, Pellock J, Schachter S, William MK. Telephone validation of the Quality of Life in Epilepsy Inventory-89 (QOLIE-89). Epilepsia. 1999 Jan;40(1):97-106.
Влияние припадков
Важнейшим фактором, влияющим на качество жизни пациентов с эпилепсией, является степень контроля над приступами, что подтверждается тестами по шкалам QOLIE-31 и QOLIE-89. Birbeck GL, Hays RD, Cui X, Vickrey BG. Seizure reduction and quality of life improvements in people with epilepsy. Epilepsia. 2002 May;43(5):535-8.
Baker GA. Assessment of quality of life in people with epilepsy: some practical implications. Epilepsia. 2001;42 Suppl 3:66-9.
При обследовании пациентов с эпилепсией в европейских странах показано, что степень контроля за приступами является детерминирующим фактором влияния на качество жизни (таб __). Baker GA, Psychocial burden of Epilepsy. Epilepsia 2002 vol 43, supll.6 p26-30.
Оценка влияния частоты приступов на жизненные аспекты пациентов с эпилепсией (Baker GA, 2002)
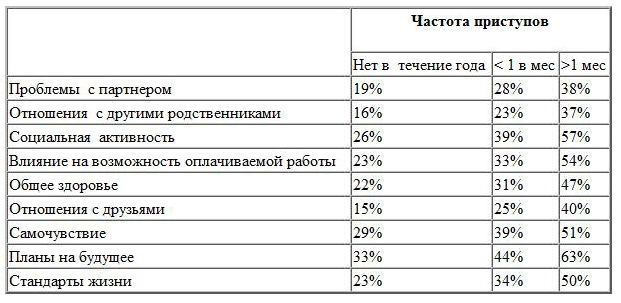
В недавних исследованиях качества жизни показано, что пациенты, имеющие хороший контроль над приступами, реже сообщают о наличии психосоциальных проблем, а пациенты, находящиеся в ремиссии более 2 лет, не отличаются по качеству жизни от здоровых людей. Baker GA, Jakoby A., Buck D, et al Quality of life in people with epilepsy: a European study. Epilepsia 1997;38:353-62.
Использование шкалы QOLIE-31 позволило выявить приоритетные факторы, влияющие на качество жизни. Авторы отмечают, что высокая частота припадков, длительность течения эпилепсии и уровень образования являются наиболее значимыми факторами. Повышение возраста сочетается со снижением качества жизни. Djibuti M, Shakarishvili R. Influence of clinical, demographic, and socioeconomic variables on quality of life in patients with epilepsy: findings from Georgian study.
J Neurol Neurosurg Psychiatry. 2003 May;74(5):570-3.
В исследовании Hart and Shorvon показано, что пациенты с рефрактерной эпилепсией и длительным анамнезом заболевания, имеют более выраженное социальное отставание, в сравнении с пациентами, имеющими эффекты от противосудорожной терапии. Hart YM, Shorvon SD. The nature of epilepsy in the general population. I. Characteristics of patients receiving medication for epilepsy. Epilepsy Res. 1995 May;21(1):43-9.
Несмотря на развитие фармацевтических и медицинских технологий, позволяющих добиваться ремиссии у 60-75% пациентов, данные современных популяционных исследований показывают, что 85% больных получает неправильное лечение. Kale R. The treatment gap. Epilepsia 2002 vol 43, supll.6 p 31-33.
В зарубежных популяционных исследованиях адекватности лечения эпилепсии введено понятие «the treatment gap» - терапевтический пробел. Этот термин отражает долю пациентов с определенным заболеванием, проживающих на ограниченной территории, нуждающихся в лечении, но не получающих адекватной терапии, к общему количеству пациентов с данной нозологией. Терапевтический пробел является параметром качественной оценки оказания медицинской помощи населению.
Расчет показателей терапевтического пробела (ТП) производится по формуле ТП= - n2/n1*100%, где n1 – средняя популяционная распространенность. Для эпилепсии n1 составляет 5, так как стандартная распространенность эпилепсии в популяции составляет 5 человек на 1000 населения. Следует учитывать, что ТП является ориентировочным параметром, на который влияет уровень регистрации заболеваемости в данной территории.
Терапевтический пробел выше в развивающихся странах. В Пакистане и Эфиопии этот показатель составляет 98%. В странах с развитой системой здравоохранения он значительно ниже. В Британии терапевтический пробел находится на уровне 10%, в Италии 7,4%, США 7%.
В зависимости от причин, влияющих на качество оказания медицинской помощи, выделяют диагностический пробел (недостаточная выявляемость заболевания), исследовательский пробел (недостаточное обеспечение инструментально-диагностической базы), пробел в лечении (недостаточное лекарственное обеспечение). Например, даже в развитых странах имеется недостаточная доступность хирургического лечения эпилепсии.
Различные причины могут лежать в основе формирования терапевтического пробела. Асимптоматическое течение заболевания или небрежное отношение к своему здоровью со стороны пациента может являться причиной необращения в медицинское учреждение. Организационными причинами терапевтического пробела является низкое качество, недоступность медицинской помощи, отсутствие лекарственных препаратов и страховки. К экономическим факторам относят высокую стоимость лечения и обследования, стоимость проезда до места лечения для пациентов удаленных районов. Социальными факторами терапевтического пробела являются боязнь стигматизации после установления диагноза.
Ниже перечислены основные причины формирования терапевтического пробела при эпилепсии:
- Пациенты с эпилепсией не чувствуют необходимости в подборе лечения
- Непонимание необходимости длительного приема препаратов
- Недоступность лекарственных препаратов
- Использование альтернативных неэффективных методов лечения
- Необращение в медицинское учреждение из-за опасения стигматизации
- Неправильный диагноз
- Неправильно назначенное лечение
- Асоциальное поведение пациента
- Высокая стоимость лечения или стоимость проезда к месту лечения
10. Потеря работы
11. Опасение влияния побочных эффектов
12. Нежелание больного продолжать лечение
Kale R. The treatment gap. Epilepsia 2002 vol 43, supll.6 p 31-33.
Как видно из перечисленных причин, большая их часть связана с пассивной или несознательной позицией пациента в отношении собственного здоровья. Это может быть связано с недооценкой тяжести своего состояния, поскольку пациенты с генерализованными судорожными припадками не видят своего состояния во время приступа и часто вообще отрицают их наличие. Другой причиной является низкая информированность о возможностях и правилах подбора противоэпилептической терапии, отсутствие веры в успех лечения.
Экономические причины также являются частой причиной неполучения адекватной помощи. По имеющимся данным, из 50 миллионов больных эпилепсией в мире 35 миллионов не получают лечение по причине недостатка денег, особенно актуальна это проблема в развивающихся странах, где от 60-90% не получают адекватной терапии.
Bowis J. «Out of the Shadows»: the political View. Epilepsia 2002 vol 43, supll.6 p 16-17.
Boer HM. Out of the Shadows»: a global campaign against epilepsy. Epilepsia 2002 vol 43, supll.6 p 7-8.
Стигматизация в обществе
Спонтанность и непредсказуемость появления эпилептических припадков, отсутствие самоконтроля во время приступа, спутанность сознания в послеприступном периоде явились причиной негативного отношения общества к пациентам с эпилепсией.
Jakoby A., Baker GA, Steen N et al. The clinical course of epilepsy and psychological correlates: finding from a UK community study.
4000 лет назад впервые были в литературе описаны эпилептические припадки. Все последующие годы пациенты с эпилепсией живут в мире игнорирования и гонения в связи со своим заболеванием.
В развивающихся странах, таких как Непал, Индия, Уганда эпилептическое заболевание связывали с действием «черных» сил и духов. В Индонезии считалось, что эпилепсия связана с кармой.
В развитых странах дискриминация больных эпилепсией была законадательно установлена.
В 17 штатах США до последнего времени больным эпилепсией запрещалось вступать в брак. Такая ситуация длилась вплоть до 1956 года, последний штат отменил закон в 1980 году.
Во времена нацисткой Германии всем больным эпилепсией проводилась принудительная стерилизация.
В Британии запрет на браки с участием больных эпилепсией действовал до 1970 года.
В Индии и Китае такой запрет действует до сих пор.
Для большинства пациентов иметь диагноз эпилепсия означает быть подверженным дискриминации. Окружение людей негативно настроено по отношению к их проблемам.
В англоязычной литературе такое дискриминационное отношение к больным с эпилепсией называют «stigma», что в дословном переводе означает «клеймо позора».
Следствием такого отношения являются результаты социологического опроса, проведенного в разных странах. 72% опрошенных китайцев категорически возражали, если их ребенок собирался жениться на больном с эпилепсией. Опрос родителей в США показал что они более негативно настроены наличию пациента с эпилепсией в классе их ребенка, чем к наличию больного астмой.
В Германии 20% респондентов считают эпилепсию душевным заболеванием. В Голландии до настоящего времени верят в наличие связи между эпилепсией и магией.
Стигмы больных эпилепсией встречаются вне зависимости от государственной и расовой принадлежности, социального положения пациентов.
Поданным Baker GA et al. от 32 до 66% пациентов в различных европейских странах отмечали влияние стигм на свою жизнь.
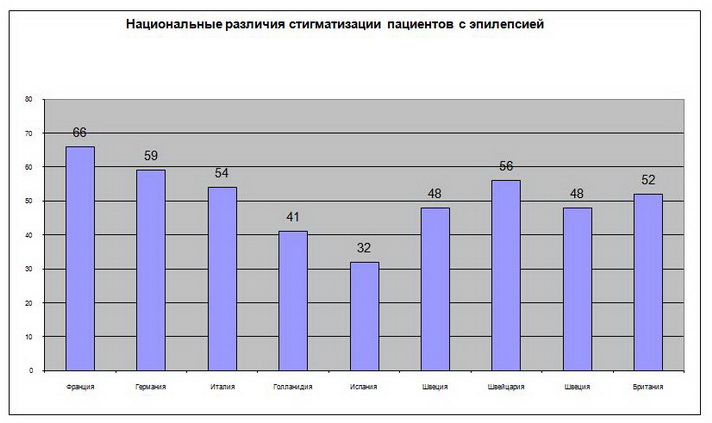
Основными проявлениями социальной стигматизации являются дискриминация во время учебы и на работе, возможностях вождения автомобиля, семейных взаимоотношениях, социальной поддержке.
Joubert AF, Verschoor T, von Rensburg PH Epilepsy and the law. Med Law. 1997;16(4):769-78.
Английское исследование показало, что среди пациентов в экономически активном возрасте уровень безработицы составил 46%, что более чем в два раза выше, чем в популяции (19%). Среди пациентов, имеющих припадки, уровень безработицы был еще выше и составлял 59%.
Пациенты с наличием неврологического и психиатрического дефицита были выделены в отдельную группу, уровень безработицы в которой составил 79%.
Пациенты с эпилепсией реже, чем их сверстники, имели законченное среднее образование и оканчивали курсы профессиональной специализации, были чаще востребованы на неквалифицированных ручных работах. По мнению авторов, высокий уровень безработицы среди пациентов с эпилепсией является одной из причин социальной и экономической дезадаптации. Elwes RD, Marshall J, Beattie A, Newman PK. Epilepsy and employment. A community based survey in an area of high unemployment. J Neurol Neurosurg Psychiatry. 1991 Mar;54(3):200-3. Related Articles, Links
В исследовании пациентов с хорошо контролируемой эпилепсией обнаружилось, что дети и подростки с эпилепсией чаще, чем их сверстники имеют трудности в решении школьных, социальных и семейных проблемах. Причинами этого авторы видят наличие эпилепсии и необходимость ежедневного приема препаратов. Wildrick D, Parker-Fisher S, Morales A. Quality of life in children with well-controlled epilepsy. J Neurosci Nurs. 1996 Jun;28(3):192-8.
Другой проблемой, связанной с занятостью, являются социальные ограничения во время работы, торможение карьерного роста, индуцированное коллегами, понижение статуса при возникновении заболевания.
На степень адаптации на работе влияет наличие припадков. Отмечено, что пациенты в ремиссии приступов чаще находят работу и реже испытывают дискомфорт со стороны коллег. Уровень производственной стигматизации составляет 35%. Среди пациентов с продолжающимися приступами, 50% имеют проблемы на работе, однако 22% считают, что их текущие проблемы имеют и другие причины, не связанные с эпилепсией.
Молодые пациенты работоспособного возраста чаще считают, что их производственные проблемы связаны с заболеванием. Авторы делают вывод, что дискриминация на работе является более значимой проблемой, нежели собственно безработица. Chaplin JE, Wester A, Tomson T. Factors associated with the employment problems of people with established epilepsy. Seizure. 1998 Aug;7(4):299-303.
При опросе работающих пациентов с эпилепсией 62% сообщили, что заняты на работе ниже своей квалификации. Причину такого положения видят в наличии заболевания. В целом, уровень стигматизации пациентов с эпилепсией выше чем в популяции. Эстония.
В своем популяционном исследовании эпилепсии Callaghan and Crowley показал трехкратное превышение уровня безработицы среди пациентов с эпилепсией. Он составил 34%, против 13% в популяции. Отмечено, что пациенты с низким образовательным уровнем хуже контролируют припадки. Причиной может являться более тяжелое течение заболевания, не позволяющее получить полноценное образование, стигматизация во время учебы, менее ответственное отношение больных с низким образовательным уровнем к лечебному процессу. Callaghan N, Crowley M, Goggin T. Epilepsy and employment, marital, education and social status. Ir Med J. 1992 Mar;85(1):17-9.
Португальское исследование показало, что из 134 пациентов в возрасте 18-54 года 58% имеют неполное школьное образование, 69% не имеют оплачиваемой работы. Salgado PC, Souza EA. Impact of epilepsy at work: evaluation of quality of life. Arq Neuropsiquiatr. 2002 Jun;60(2-B):442-5.
Исследования в иракских клиниках показали уровень безработицы среди больных эпилепсией 33%. al-Saad SK, al-Khayat JQ, al-Nooman NN. Frequency of unemployment among epileptic patients in Tikrit, Iraq. East Mediterr Health J. 2001 May;7(3):531-5.
Сравнение занятости пациентов с эпилепсией в странах бывшего СССР показало, что уровень безработицы в Грузии составляет 17%, что значительно меньше, чем в Эстонии 65%.
Djibuti M, Shakarishvili R. Influence of clinical, demographic, and socioeconomic variables on quality of life in patients with epilepsy: findings from Georgian study. J Neurol Neurosurg Psychiatry. 2003 May;74(5):570-3.
Buck D, Jacoby A, Baker GA, et al. Cross-cultural differences in health-related quality of life of people with epilepsy: findings from a European study. Qual Life Res 1999;8:675–85.
Это связано, возможно, преобладаем семейного бизнеса в структуре общей занятости. Пациент привлекается на малоквалифицированную работу среди своих родственников, что в целом повышает уровень производственной адаптации за счет исключения необходимости общения с посторонними людьми.
Популяционное исследование социально-экономических проблем больных эпилепсией в развивающихся странах на примере Нигерии выявило, что только 49% пациентов посещают нормальную школу, у трети из них заболевание оказывает влияние на их школьную деятельность. 40% тех, кто ходил в школу, преждевременно окончил обучение по причине продолжения судорог. Большинство пациентов без оконченного среднего образования (90%) смогли найти оплачиваемую работу, но 30% из них вскоре ее потеряли по причине болезни.
Большинство пациентов, участвовавших в опросе, регулярно принимают препараты. В целом характер социальных и производственных проблем схож с теми, что имеют пациенты с эпилепсией в других странах.
Авторы отмечают, что имеется прямая связь проблемы с обучением и низким контролем над приступами. По их мнению, частично это связано с низким уровнем государственного финансирования. Danesi MA, Odusote KA, Roberts OO, Adu EO. Social problems of adolescent and adult epileptics in a developing country, as seen in Lagos, Nigeria. Epilepsia. 1981 Dec;22(6):689-96.
В 2002 году в Англии было проведено комплексное исследование роли социальной стигматизации в зависимости от социального статуса, уровня образования, расовой и половой принадлежности. Было доказано, что частота стигматизации строго зависит от социально-экономического статуса пациентов.
Эпилепсия ассоциирована с широким кругом социальных и экономических проблем, таких как низкая возможность карьерного продвижения, высокий уровень безработицы, неполный рабочий день и низкий уровень оплаты. Поскольку это сочетание встречается часто, создается впечатление, что эпилепсия чаще развивается среди экономически незащищенных слоев. Эта гипотеза подтверждается наблюдением, что в развивающихся странах отмечается более высокая заболеваемость эпилепсией, по сравнению с развитыми странами.
При анализе частоты эпилепсии в различных районах Англии в зависимости от социального положения показано постепенное повышение уровня заболеваемости соответствующее снижению социального уровня. Выявлены определенные этнические взаимосвязи, так показано более часто развитие эпилепсии среди афро-американцев и выходцев из Азии. Патофизиологическими механизмом подобного развития, по мнению авторов, является более высокий уровень факторов риска развития эпилепсии. Родовые травмы, черепно-мозговые травмы, нейроинфекции, плохое питание чаще встречаются в экономически неблагоприятной популяции. Авторы указывают на комплексное участие генетических и социальных факторов в развитии эпилепсии и говорят о необходимости учитывать экономический статус при разработке стратегии реабилитации больных эпилепсией. Heaney DC, MacDonald BK, Everitt A, Stevenson S, Leonardi GS, Wilkinson P, Sander JW. Socioeconomic variation in incidence of epilepsy: prospective community based study in south east England. MJ. 2002 Nov 2;325(7371):1013-6.
Оценивая распространенность эпилепсии в различных социально-экономических слоях, необходимо учитывать, что социально необеспеченные пациенты вынуждены чаще обращаться в государственные медицинские и социальные учреждения для получения бесплатной медицинской помощи и страховок, поскольку не в состоянии самостоятельно оплачивать дорогостоящее лечение. Более состоятельные пациенты предпочитают лечение в частных клиниках, не оповещая о своем заболевании государственные структуры. Причиной этого может быть опасение стигм. Поэтому больные и их родственники заинтересованы в укрывании своего диагноза.
Для женщин социально-экономические параметры играют менее критическую роль, чем у мужчин. Более важными причинами социальной дезадаптации женщины считают наличие семейных, личных и материнских проблем. Buck D, Jacoby A, Baker GA, et al. Cross-cultural differences in health-related quality of life of people with epilepsy: findings from a European study. Qual Life Res 1999;8:675–85.
Семейное положение
В многочисленных исследованиях показано, что пациенты с эпилепсией реже вступают в браки и чаще находятся в социальной изоляции по сравнению с генеральной популяцией или пациентами, имеющими другие хронические заболевания. Jakoby A., Baker GA, Steen N et al. The clinical course of epilepsy and psychological correlates: finding from a UK community study.
Популяционное европейское исследование больных эпилепсией выявило, что только 33% мужчин старше 20 лет имеют семью, по сравнению с 65% в генеральной популяции. Среди женщин так же отмечается снижение возможности обрести семью. Только женщин 46% больных эпилепсией вступили в брак, по сравнению с 73% общей популяции. Callaghan N, Crowley M, Goggin T. Epilepsy and employment, marital, education and social status. Ir Med J. 1992 Mar;85(1):17-9.
По данным опросов в Грузии 51,8% пациентов с эпилепсией не имеют постоянного партнера. Djibuti M, Shakarishvili R. Influence of clinical, demographic, and socioeconomic variables on quality of life in patients with epilepsy: findings from Georgian study. J Neurol Neurosurg Psychiatry. 2003 May;74(5):570-3.
Аналогичные данные приводит Salgado and Souza. По их данным одинокими являются 50% пациентов с эпилепсией. Salgado PC, Souza EA. Impact of epilepsy at work: evaluation of quality of life. Arq Neuropsiquiatr. 2002 Jun;60(2-B):442-5.
Семейное неблагополучие больных эпилепсией имеет несколько причин. Это причины, связанные с экономической неустроенностью, психологические причины, связанные с пониженным уровнем самооценки, сексуальные дисфункции неврологической и ятрогенной природы, собственно наличие припадков.
Гипосексуальность и секкс дисфункции являются частыми у пациентов с эпилепсией, встречаются у 2/3 пациентов. Пациенты практически не озвучивают проблему. Эректильная дисфункция имеет нейрофизиологический компонент. Этиология мультифакториальна, включая неврологические, эндокринные, ятрогенные, когнитивные, психиатрические и психосоциальные факторы. Факторы, связанные с эпилепсией, являются возраст начала/длительность эпилепсии, тип судорог и фокус. Хирургическое лечение может быть успешным, в том числе за счет уменьшения влияния препаратов. Эндокринные изменения связаны с повышением гормон-связывющего глобулина и снижение свободного тестостерона. Это связано с применением индукторов ферментов печени. Lambert MV. Seizures, hormones and sexuality. Seizure. 2001 Jul;10(5):319-40.
Вождение
Одним из важных факторов, влияющим на степень социального и личного комфорта является возможность самостоятельного вождения автомобиль.
Во многих исследованиях показано, что качество жизни пациентов с эпилепсией сильно снижается за счет официального запрещения вождения автомобиля. Baker GA, Jakoby A., Buck D, et al Quality of life in people with epilepsy: a European study. Epilepsia 1997;38:353-62.
В датском популяционном исследовании больных эпилепсией показано семикратное превышение риска автоаварий у больных с эпилепсией по сравнению с популяцией. Svend L.Increased driving accident frequency in Danish patients with epilepsy. Neurology 2001;57:435-439
При опросе 367 пациентов с рефктарными локализационно-обусловленными приступами, 144 из них в течение года неоднократно управляли автомобилем и признались, в течение этого времени перенесли более одного приступа. 98 из этих пациентов имели минимум один дорожный инцидент по причине приступа. Последствиями этих аварий у 94% пациента был значительный имущественные ущерб, 32% пациентов получили травмы, в 20% автоаварий пострадали посторонние люди. Berg A. T., Vickrey B. G., Sperling M. R., Langfitt J. T., Bazil C. W., et al. Driving in adults with refractory localization-related epilepsy. Neurology 2000;54:625.
Анкетирование пациентов с эпилепсией, проведенное в развивающихся странах, показало, что 51% респондентов регулярно ездит на мотороллере, 24,8% управляет автомобилем. 97% их сограждан являются противниками допуска больных эпилепсией к вождению. Seneviratne SL, Gunatilake SB, Adhikari AA, De Silva HJ. Driving and epilepsy in Sri Lanka. Seizure. 1998 Aug;7(4):305-8.
Множество стран лимитируют возможность управления автомобилем пациентами с эпилепсией. Эти ограничения являются необходимыми, поскольку большинство исследований показывают повышение риска дорожных происшествий, в том числе со смертельными исходами, у водителей с эпилепсией.
При подготовке законодательной базы, определяющий порядок выдачи водительских прав пациентам с эпилепсией, необходимо выдерживать баланс между риском дорожных происшествий и социальной и психологической дезадаптацией людей при запрещении вождения. Поскольку определить этот баланс сложно, в разных странах рекомендации по выдаче водительских прав имеют свои особенности. В Англии с 1920 до 1969 действовал пожизненный запрет на вождение. В 1969 был введен трехлетний запрет на вождение автомобиля после последнего приступа. В 1982 году этот срок уменьшился до 2 лет, при сохранении трехлетнего перерыва для пациентов с ночными припадками.
В настоящее время в Англии действует однолетнее постприступное ограничение на вождение автомобиля.
Водительские права разделены на 2 группы – профессиональные и любительские. Профессиональные права выдаются водителям общественного транспорта и большегрузных автомобилей. Ремиссия по припадкам при получении профессиональной лицензии должна быть не менее 10 лет. Это положение не относится к людям с потенциально эпилептогенными повреждениями мозга - такими, как тяжелая черепно-мозговая травма и перенесенная краниотомия.
Водительская комиссия имеет право ознакомляться с медицинскими документами претендента и консультироваться с его лечащим врачом, после оценки состояния пациента принимает решение. Такая организация процесса выдачи прав не поддерживается другими странами, но имеет важное преимущество, так как доктор не несет ответственности за принятие решения о возможности вождения, но это решение является хорошо взвешенным и обдуманным. Водительская комиссия имеет в своем составе независимых заседателей, имеющих право проводить конфиденциальные проверки в сомнительных случаях.
Единичные припадки не имеют ограничений и не рассматриваются при выдаче водительских прав как эпилепсия, исключение составляет выявленная по результатам обследования предрасположенность к продолжению приступов. В этом случае комиссия вправе запретить вождение на срок до 12 месяцев.
В разряд единичных припадков не попадают приступы, связанные с применением алкоголя и медикаментозных препаратов.
В разряд эпилептических припадков попадают все виды приступов, вне зависимости от степени отключения сознания.
Припадки, возникшие вследствие рекомендованной отмены лечения, являются поводом для приостановления действия водительских прав. Судороги, возникшие при изменении схемы лечения, приводят к запрету вождения. При рекомендованной отмене лечения, действие водительских прав временно приостанавливается на срок от начала отмены лекарственных препаратов до 6 месяцев после полной отмены препарата. Наличие изменений на ЭЭГ не является поводом для запрета вождения, исключение составляют паттерны типичных абсансов 3 гц.
Пациенты обязаны информировать водительскую комиссию об изменении своего состояния и появлении припадков. Shorvon S. Epilepsy and driving BMJ 1995, 8;310:885-886
Существующие законы позволяют пациентам с контролируемыми приступами управлять автомобилем. Проведение исследований влияния эпилепсии на возможность вождения автомобиля позволило выделить позитивные факторы, наличие которых значимо снижает вероятность дорожных происшествий. К ним относят длинный бессудорожный интервал, наличие ауры, небольшое количество предыдущих, не связанных с судорогами, дорожных происшествий. Показано, что бессудорожный интервал более 12 месяцев снижает вероятность автоаварий на 93%. G. L. Krauss, MD, A. Krumholz, MD, R. C. Carter, BA, G. Li, MD, DrPH and P. Kaplan, MB, Risk factors for seizure-related motor vehicle crashes in patients with epilepsy Neurology 1999;52:1324
Krauss G., Ampaw L., Krumholz A.,. Individual state driving restrictions for people with epilepsy in the US. Neurology 2001;57:1780-1785
Программы выведения
Таким образом, несмотря на имеющийся прогресс в развитии технологий диагностики и лечения эпилепсии, решение организационных и социальных вопросов, связанных с эпилепсией, остается насущной проблемой во всех странах мира, вне зависимости от их экономического положения.
Перед специалистами в области медицины и организации здравоохранения стояли задачи уменьшения пробела лечения, снижения психического и социального давления на больных эпилепсией, обучение специалистов, выявление и оценка предупреждения эпилепсии, разработка и внедрение моделей организации и лечения эпилепсии в практику. Sander J.W. Overview of the demonstration projects. Epilepsia 2002 vol 43, supll.6 p34-36
Для решения этих проблем в 1997 году в Дублине на 22-ом Международном конгрессе по эпилепсии была принята программа «Эпилепсия из тени».
Целями кампании являлось:
- повышение информированности медицинских работников и населения об эпилепсии как об излечимом заболевании
- перевод эпилепсии в новую плоскость отношения общества
- повышение уровня образования по эпилепсии
- выявление и организация помощи пациентам с эпилепсией
- поддержка правительств стран в направлении помощи людям с эпилепсией.
В 1998 году на конференции «Эпилепсия как проблема общественного здоровья» была принята европейская декларация по эпилепсии. Основными темами декларации являлись обозначение значимости проблемы, осложнения эпилепсии, высокий уровень заболеваемости у детей, подростков и взрослых, возможности лечения и реабилитации, стоимость лечения и возможности экономии.
Приоритетными проблемами, стоящими перед региональными органами здравоохранения были названы:
- общественная неосведомленность и социальные стигмы
- дискриминация на рабочем месте
- обучение пациентов
- экспертиза уровня знаний медицинских работников
- стандартизация диагностики и лечения
- кооперация усилий между государственными и негосударственными учреждениями
- проведение исследований в области эпилепсии
- помощь развивающимся странам
Wolf P. Regional Declaration and White Papers. Epilepsia 2002 vol 43, supll.6 p 37-39.
Позже аналогичные декларации были приняты в Азии, Африке, Северной и Латинской Америке.
Применение принципов программы «Эпилепсия из тени» позволило активизировать развитие амбулаторной противоэпилептической помощи. В 2000 году впервые был организован территориальный кабинет помощи больным эпилепсией, где ведется консультативный прием больных эпилепсией, осуществляется координация и контроль над работой врачей-невропатологов округа. С 2001 года при кабинете организована «Школа для больных эпилепсией», на которую приглашаются пациенты и их родственники, обсуждаются аспекты социальной и психологической реабилитации. В региональной и всероссийской прессе регулярно публикуются научно-популярные статьи по проблемам эпилепсии. Результатами работы территориального кабинета явилось увеличение регистрации и обращаемости больных эпилепсией за медицинской помощью, увеличился процент пациентов в медикаментозной ремиссии.
Источник: epilepsy.su
.png)